Les chercheurs de la Yale School of Medicine (YSM) ont réalisé des avancées majeures dans la compréhension du traitement des maladies fibrotiques telles que la sclérodermie et la maladie du greffon contre l’hôte.
Les maladies fibrotiques sont un groupe d’affections, souvent auto-immunes, caractérisées par une cicatrisation excessive des tissus. Ils peuvent considérablement nuire à la qualité de vie des patients et, dans certains cas, mettre la vie en danger : la fibrose contribue à environ 45 % de tous les décès dans les pays développés. Cependant, il n’existe aucun traitement efficace.
Maintenant, dans une étude publiée dans Sangdes chercheurs ont développé un anticorps monoclonal prometteur comme nouveau traitement pour les patients. Et dans un Communications naturelles Dans cette étude, la même équipe a découvert une voie de signalisation qui pourrait être un médiateur de la fibrose et pourrait être une cible pour de futurs traitements.
« Les traitements contre la fibrose constituent un besoin extrêmement non satisfait », déclare Richard Flavell, Ph.D., professeur Sterling d’immunobiologie à l’YSM et co-chercheur principal des études. « Une meilleure compréhension de ces conditions permettra probablement de trouver de nouveaux médicaments pour aider les patients. »
Un nouvel anticorps thérapeutique atténue la fibrose
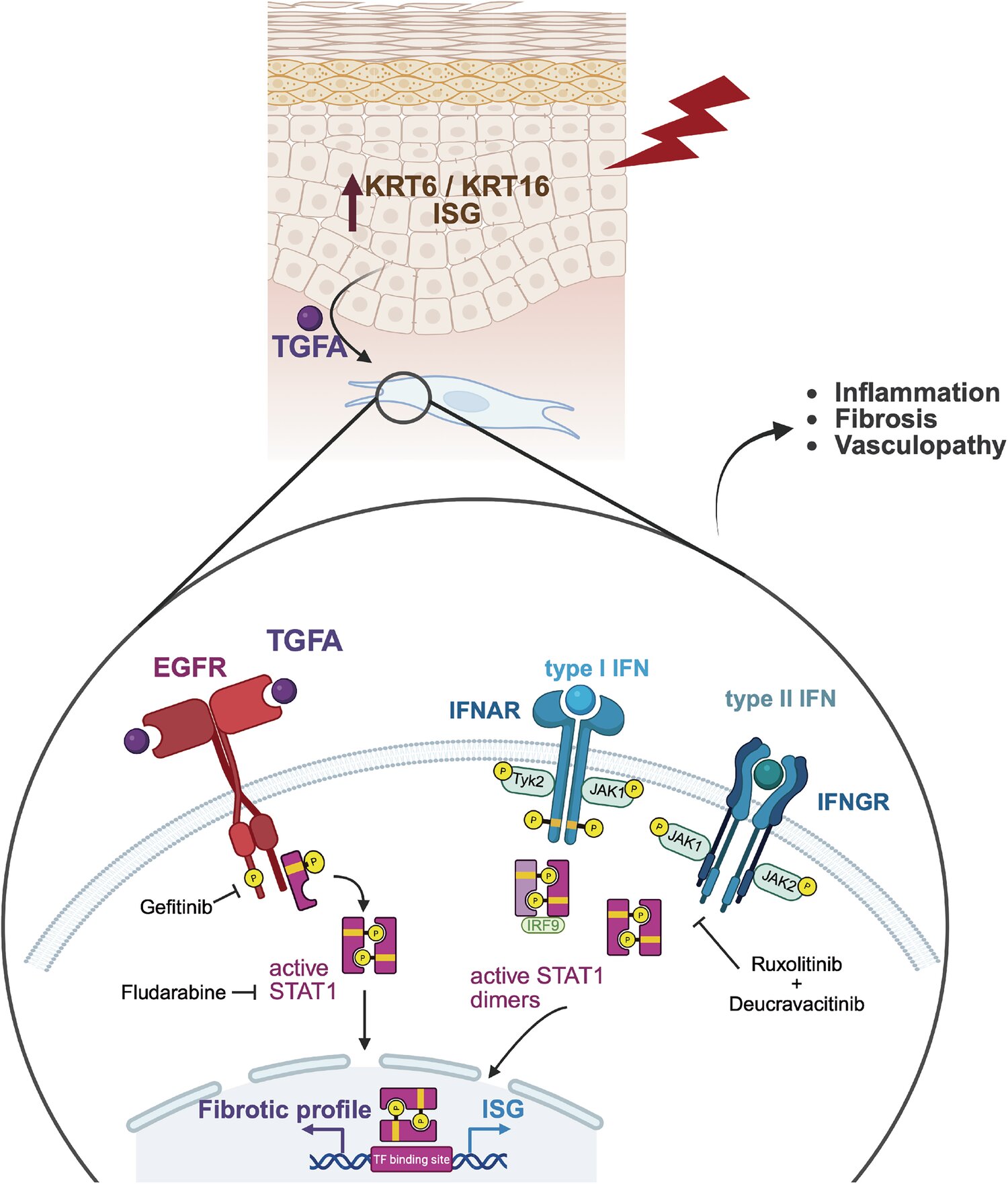
Des recherches antérieures ont établi un lien entre la régulation positive d’une protéine appelée récepteur du facteur de croissance épidermique (EGFR), qui aide à contrôler la croissance et la multiplication des cellules, et les maladies fibrotiques. En règle générale, cette protéine aide à favoriser la cicatrisation des plaies. Mais lorsqu’il devient suractivé, il peut produire un excès de tissu cicatriciel associé à la fibrose.
En 2022, les chercheurs de l’YSM ont découvert que des échantillons de peau de patients atteints de sclérodermie – une maladie auto-immune rare qui provoque une fibrose de la peau et parfois des organes internes – présentaient des niveaux accrus d’épiréguline, une molécule de signalisation qui se lie à l’EGFR.
Ils ont émis l’hypothèse qu’une plus grande quantité d’épiréguline pourrait être à l’origine de la suractivation de l’EGFR, conduisant à une fibrose dans la sclérodermie. Pour tester cette idée, ils ont utilisé un anticorps pour cibler et réduire l’épiréguline dans des modèles animaux et ont découvert qu’il inversait la fibrose.
Sur la base de ces résultats, dans leur dernière étude, l’équipe a développé un nouvel anticorps thérapeutique anti-épiréguline humain et testé sa capacité à atténuer la maladie du greffon contre l’hôte, une complication des greffes de cellules souches ou de moelle osseuse dans laquelle les cellules immunitaires du donneur attaquent le corps et, dans certains cas, provoquent une fibrose.
Premièrement, les chercheurs ont comparé les données de séquençage d’ARN unicellulaire provenant de patients atteints de sclérodermie et de maladie du greffon contre l’hôte afin d’identifier les mécanismes communs à l’origine de la fibrose dans les deux maladies et ont confirmé que l’épiréguline régulée positivement était une pathologie courante.
« Ce qui ressort vraiment, c’est que le signal de l’épiréguline, comme nous l’avions vu auparavant dans la sclérodermie, était vraiment mis en évidence chez les patients atteints de cette maladie fibrotique du greffon contre l’hôte », explique Ian Odell, MD, Ph.D., professeur adjoint de dermatologie à l’YSM et co-investigateur principal des études.
Ensuite, l’équipe a testé leur anticorps anti-EREG sur des modèles de souris humanisés et des biopsies cutanées de patients et a découvert que l’inhibition de l’épiréguline réduisait les biomarqueurs associés à la fibrose. Ces résultats suggèrent que l’anticorps thérapeutique pourrait constituer une nouvelle thérapie prometteuse pour les patients atteints de divers types de maladies fibrotiques.
Dans des études futures, les chercheurs prévoient de tester le traitement dans d’autres maladies fibrotiques telles que le lupus et l’hidrosadénite suppurée.
Les chercheurs identifient la voie sous-jacente à la fibrose
Dans une deuxième étude récente, les chercheurs ont cherché à mieux comprendre les mécanismes qui différencient les maladies cutanées fibrotiques et non fibrotiques. L’équipe a comparé les données de séquençage d’ARN unicellulaire provenant de sept maladies inflammatoires cutanées différentes.
Certaines maladies, comme la dermatite atopique et le psoriasis, étaient associées à des rougeurs et des desquamations, mais pas à une fibrose. Ils ont également analysé les données de patients atteints de maladies fibrotiques telles que la sclérodermie, la maladie du greffon contre l’hôte et le lupus.
Leurs analyses ont révélé que les maladies fibrotiques étaient associées à une plus grande activité d’une protéine appelée STAT1 dans les fibroblastes, le type de cellule clé hyperactivé dans les maladies fibrotiques.
Pour mieux comprendre comment STAT1 interagit avec la voie de signalisation EGFR pour conduire à la fibrose, les chercheurs ont développé des modèles de souris dépourvus de STAT1. Lorsque l’équipe a activé l’EGFR, elle a découvert que les souris sans STAT1 présentaient moins de fibrose que les modèles animaux classiques.
« Si nous activons l’EGFR en induisant une blessure en l’absence de STAT1, aucun des gènes fibrotiques n’est activé », explique Odell.
Les chercheurs ont mené d’autres expériences in vitro sur des fibroblastes cultivés, qui ont confirmé que STAT1 était nécessaire à l’apparition de la fibrose.
Les traitements actuels contre les maladies de la peau comprennent les inhibiteurs des Janus kinases (JAK), qui ciblent la voie JAK-STAT. Des recherches antérieures montrent que l’activation des JAK peut déclencher l’activité des protéines STAT comme STAT1. Bien que les inhibiteurs de JAK puissent traiter avec succès des maladies cutanées telles que la dermatite atopique et le psoriasis, ils sont moins efficaces pour atténuer la fibrose.
L’étude actuelle montre que la signalisation EGFR peut activer STAT1 indépendamment des JAK, ce qui pourrait expliquer pourquoi les inhibiteurs de JAK ne fonctionnent pas aussi bien pour les maladies fibrotiques. Selon les chercheurs, cette voie EGFR-STAT1 constitue une nouvelle cible prometteuse pour des thérapies potentielles.
Il est important de noter que la régulation positive de l’activation de l’épiréguline de la voie EGFR-STAT1 n’est pas toujours active : elle n’est activée que dans des conditions spécifiques telles que la présence d’une blessure ou d’une inflammation.
« Ce ne sont pas des objectifs nécessaires pour vivre votre vie quotidienne. Nous ne nous attendons pas à des effets secondaires importants en les inhibant », explique Odell. « On s’attend à un profil très sécurisant. »
Les nouvelles études mettent en évidence deux pistes thérapeutiques prometteuses pour traiter les maladies fibrotiques. Les chercheurs sont optimistes et pensent qu’ils aboutiront à de nouveaux outils qui amélioreront considérablement la qualité de vie des patients. « Il y a beaucoup d’espoir pour l’avenir », déclare Flavell.