L’ictère est l’un des problèmes médicaux les plus courants chez les nouveau-nés, affectant près de 80% des nourrissons à terme au cours de leurs premiers jours de vie. La condition se produit lorsque l’excès de bilirubine, un pigment jaune formé lorsque les globules rouges se décomposent, s’accumulent dans le corps. Alors que les cas légers se résolvent généralement par eux-mêmes, les niveaux de bilirubine dangereusement élevés peuvent causer des lésions cérébrales ou même la mort. Le traitement standard, la photothérapie, utilise la lumière bleue pour décomposer la bilirubine en forme que le corps peut excréter.
Une étude théorique récemment publiée dans Découverte de biophotonique La modélisation informatique utilisée pour examiner comment la couleur de la peau et d’autres propriétés cutanées pourraient influencer la quantité de lumière thérapeutique atteint les tissus cibles.
Des chercheurs de l’Université de Twente, de l’hôpital Isala et du Centre médical universitaire Groningen ont utilisé des simulations informatiques avancées pour modéliser la pénétration de la lumière dans la peau du nouveau-né. Les simulations ont incorporé des facteurs tels que la pigmentation cutanée, les niveaux d’hémoglobine, la concentration en bilirubine, l’épaisseur de la peau et la longueur d’onde de la lumière de traitement.
Étant donné que des données spécifiques sur les variations de couleur cutanée chez les nouveau-nés n’ont pas encore été rapportées, les chercheurs ont basé leurs paramètres de pigmentation sur des mesures établies à partir de données cutanées adultes. La modélisation a prédit que la pigmentation de la peau aurait le plus grand effet sur la pénétration de la lumière.
Par rapport aux nourrissons à la peau claire, les simulations suggérées aux nourrissons à la peau foncée pourraient recevoir jusqu’à 5,7 fois moins de dose lumineuse efficace dans des contextes identiques. Cette différence théorique s’est traduite par des réductions prédites de bilirubine d’environ 40,8% pour les nouveau-nés à la peau claire après 24 heures de photothérapie, contre 25,6% pour les nouveau-nés à la peau foncée. Le modèle a également prédit que l’épaisseur épidermique et les niveaux de bilirubine influenceraient l’efficacité du traitement, mais dans une moindre mesure.
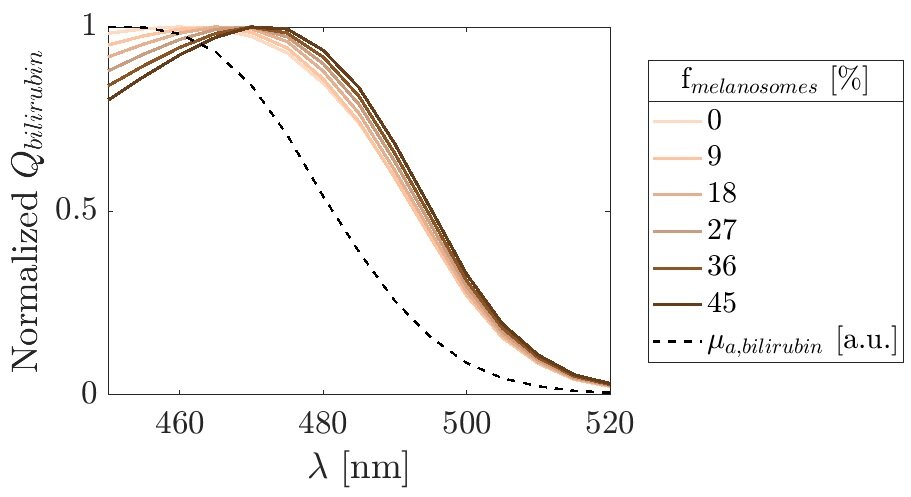
Les simulations ont en outre suggéré que la longueur d’onde de traitement optimale pourrait varier selon la couleur de la peau. Alors que les nourrissons à la peau claire devaient répondre le mieux à environ 460 nanomètres (nm), les nourrissons à la peau foncée ont montré de meilleures réponses théoriques à des longueurs d’onde légèrement plus longues, environ 470 nm. Les chercheurs proposent qu’une longueur d’onde de compromis près de 465 nm puisse fournir des résultats plus cohérents sur les tons cutanés.
Les directives de photothérapie actuelles utilisent une approche standardisée sans ajustements pour le teint. Bien que la photothérapie démontre généralement l’efficacité entre les populations, les auteurs notent que leurs résultats théoriques suggèrent qu’il pourrait être moins efficace chez les nourrissons à la peau plus foncée, affectant potentiellement la durée et les résultats du traitement.
Soulignant l’importance d’obtenir un aperçu plus fondamental de la pigmentation de la peau du nouveau-né, ils soulignent également le besoin critique d’études cliniques pour valider ces prévisions de calcul et déterminer si la réduction réelle de la bilirubine varie selon la couleur de la peau chez les patients réels.
« Notre modélisation suggère que la couleur de la peau influence considérablement la quantité de lumière absorbée par la bilirubine pendant le traitement », conclut l’auteur correspondant Alida J. Dam-Vervloet. « Cependant, ce sont des prédictions théoriques qui nécessitent une validation clinique. Des études du monde réel mesurant la réduction réelle de la bilirubine à travers différents tons de peau sont essentielles pour déterminer si des approches de photothérapie plus personnalisées sont justifiées chez de vrais nouveau-nés recevant de la photothérapie. »