Lorsque Spencer Gibson est arrivé à l’Université de l’Alberta il y a quatre ans pour assumer son nouveau rôle en tant que chaise dotée de Dianne et Irving Kipnes dans les troubles lymphatiques de la Faculté de médecine et de dentisterie, il savait que la tâche qui devait être à l’avance était monumentale.
« Personne ne faisait ce travail au Canada », se souvient le professeur d’oncologie et membre de l’Institut de recherche sur le cancer du nord de l’Alberta. Bien qu’il y ait eu des chercheurs fondamentaux axés sur les lymphatiques, il était le seul à travailler dans le domaine le plus étroitement ciblé du lymphœdème.
« C’est une zone sous-estimée et sous-étudiée, et j’ai commencé ce programme à partir de zéro », dit-il.
Il existe deux types de lymphœdème: primaire, dans lequel une personne est née avec une mutation génétique qui entraîne la malformation de ses systèmes lymphatiques; et secondaire, dans lequel des dommages sont infligés à un système lymphatique sain en raison de facteurs externes tels que le traitement du cancer, l’infection ou les blessures.
Les deux se caractérisent par un gonflement douloureux des extrémités dues à l’accumulation de liquide. Et les deux sont actuellement traités par des vêtements de compression ou un drainage lymphatique manuel, dont aucun n’a d’effets durables.
« Une fois que vous vous êtes arrêté, cela revient directement », explique Gibson.
Dianne Kipnes, une donatrice de longue date de l’Université de l’Alberta avec son mari Irving, a été l’une des millions de personnes au Canada vivant avec un lymphœdème secondaire jusqu’à son décès en décembre dernier.
« Pourquoi certaines personnes qui ont des dommages au système lymphatique ont-elles un lymphœdème tandis que d’autres sont parfaitement bien? » C’est la question que Gibson a faite à répondre dans sa dernière étude, publiée dans Médecine moléculaire EMBO.
Opérant sur la théorie selon laquelle quelque chose dans le microenvironnement d’un patient les rend probablement plus sensibles au blocage lymphatique, l’équipe espérait comprendre ce que cela pourrait être avec l’objectif ultime étant le traitement et, espérons-le, la prévention.
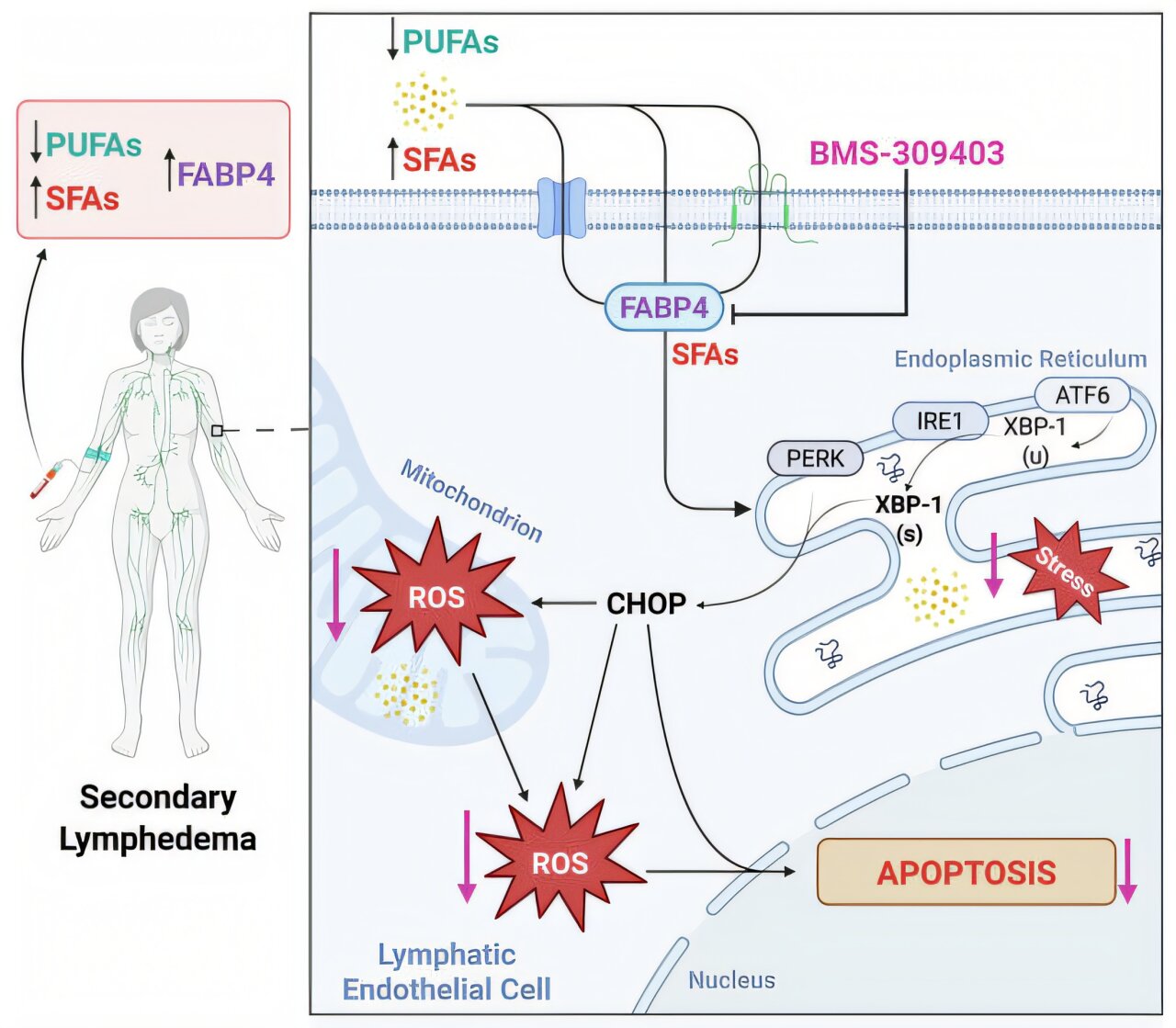
Pour trouver des réponses à sa question, Gibson a passé plus de trois ans à rassembler une biobanque de 70 échantillons de sang de patient pour tester et, parce que l’obésité et le surpoids sont des facteurs de risque connus de lymphœdème, a commencé par examiner les lipides.
En utilisant l’installation de cytométrie en flux de la Faculté de médecine et de dentisterie et de l’installation d’imagerie cellulaire, l’équipe a rapidement appris qu’il y avait un niveau inférieur de bonnes graisses que de mauvais dans les échantillons d’individus atteints de lymphède. Lorsqu’il est testé dans un modèle animal, un régime riche en graisses a provoqué ou aggravé le lymphœdème, tandis que le passage à des aliments sains a inversé les effets.
« Cela montre clairement que le régime alimentaire contribue à la progression du lymphœdème », explique Gibson. Mais comment expliquer le fait que la grande majorité d’entre nous mange le même régime occidental riche en graisses saturées, mais que nous n’obtenons pas tous du lymphœdème?
Des recherches antérieures sur le cancer avaient établi qu’un «chaperon» qui transporte les acides gras dans les cellules – appelés protéine 4 de liaison aux acides gras 4 (FabP4) – est trouvé en quantité 2,8 fois plus élevée chez les patients atteints de lymphœdème que chez ceux qui ne sont pas. L’équipe a constaté que l’inhibition de FABP4 dans un modèle animal – en utilisant un inhibiteur chimique qui était déjà utilisé dans les essais cliniques pour d’autres raisons – résulté dans une réduction de 50% du lymphœdème.
Gibson espère désormais connecter ses deux découvertes et les traduire en traitements significatifs qui amélioreront la vie de ceux qui ont un lymphède, s’attaquant au problème sous plusieurs angles.
Son objectif à court terme est de découvrir les effets d’un régime en graisses peu saturés – ce qui devrait signifier que le FABP4 peut plutôt concentrer son travail sur la liaison à de bonnes graisses. Il cherche également à identifier les traitements qui ciblent d’autres sources de stress au microenvironnement, tels que le traitement du cancer, l’hypoxie et le stress oxydatif.
« L’environnement de la collaboration à l’U de A est très sain », dit-il, citant le nouvel Institut de recherche en santé de Dianne et Irving Kipnes et ses partenariats avec d’autres à travers le College of Health Sciences qui apportent un large éventail d’expertise pour travailler à des solutions telles que le régime, les suppléments et même la réparation existante des médicaments approuvés par la FDA.
Il s’agit notamment de Catherine Field, du professeur émérite et d’un expert en biologie lipidique, et Carla Prado, chaire de recherche de niveau 1 du Canada en nutrition intégrative, composition corporelle et métabolisme énergétique, à la fois de la Faculté des sciences agricoles, de la vie et de l’environnement; et Margaret McNeely, professeur à la Faculté de médecine de réadaptation et auxiliaire au Département d’oncologie.
Ces jours-ci, Gibson est extrêmement encouragé dans l’avenir de cette recherche. Il avait l’habitude de plaisanter: « Je suis le biologiste moléculaire numéro un travaillant dans le lymphœdème dans le pays. Et vous savez pourquoi? C’est parce que je suis le seul! »
Mais un groupe de stagiaires en constante augmentation lui montre que la liste très courte augmente de façon exponentielle. Il voit également le bouche à oreille de la part des patients influençant son travail et estime que cela augmentera également plus d’études seront en ligne.
« Les patients qui participent à des études partagent leurs expériences et cela crée de l’espoir pour les autres. De cette façon, nous créons une boucle de rétroaction positive. Il s’agit d’une rue bidirectionnelle, les patients contribuant à la recherche et à la recherche contribuant aux patients. »