Une équipe clinique multidisciplinaire dirigée par le professeur Bernat Soria de l’Institut de bio-ingénierie de l’Université d’Elche de Miguel Hernández (UMH, Espagne) a développé une nouvelle méthode pour fournir des thérapies cellulaires chez les patients sous une insuffisance pulmonaire extracorporelle.
L’avance a été publiée dans Recherche et thérapie sur les cellules souches. L’équipe a choisi de ne pas breveter la technique afin d’encourager son utilisation dans les systèmes de santé publique une fois les tests cliniques supplémentaires terminés.
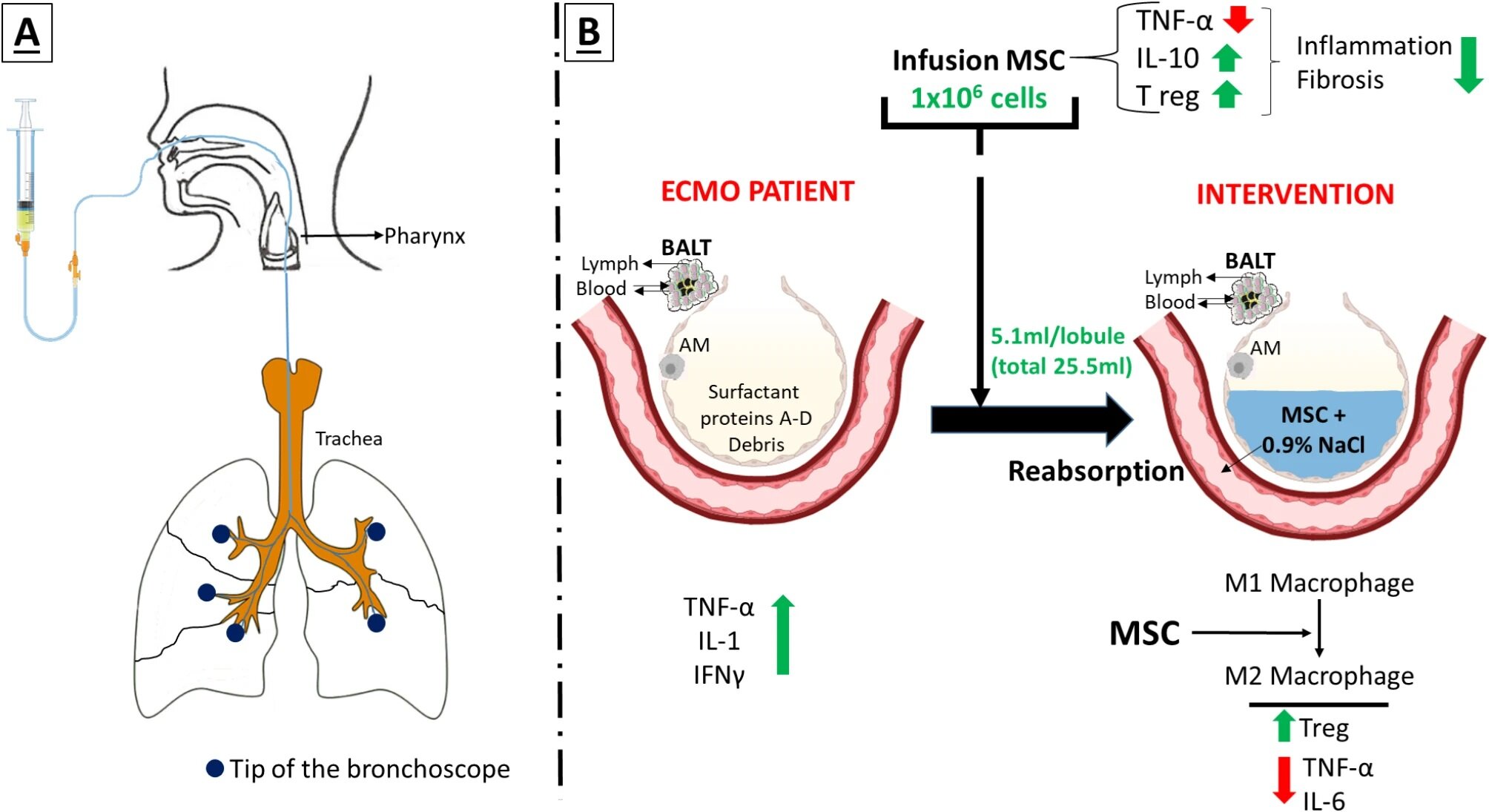
La méthode – nommée CIBA, pour «l’administration intrabronchiale consécutive» – consiste à l’administration de traitements à base de cellules souches directement dans les alvéoles de patients gravement malades qui ne peuvent pas recevoir de thérapie cellulaire intraveineuse standard en raison des contraintes du système ECMO.
Jusqu’à présent, les thérapies cellulaires étaient presque impossibles à administrer aux patients atteints de l’ECMO, car une perfusion intraveineuse risquait de colmutant les membranes d’échange de gaz du système. La méthode CIBA résout cette barrière technique par la livraison intrabronchiale contrôlée et fractionnée, déposant précisément les cellules thérapeutiques sans interférer avec le circuit ECMO.
« Ce que nous avons accompli », explique le professeur Soria, « est un moyen sûr de fournir des thérapies régénératives lorsque toutes les autres options sont bloquées. Imaginez que l’arrosage d’une plante fragile, mais l’arrosage peut l’inonder. Ciba nous permet de dégivrer la thérapie doucement et exactement là où il en est nécessaire – à droite dans les poumons. »
Une première administration en son genre en ECMO pédiatrique
La méthode a d’abord été appliquée sous une utilisation compatissante chez un patient de 2 ans atteint d’une maladie pulmonaire interstitielle en phase terminale et aucune possibilité de transplantation pulmonaire. Malgré plusieurs traitements immunosuppresseurs et plus de trois mois de soutien à l’ECMO, l’état de l’enfant est resté critique.
Avec l’autorisation de l’Agence espagnole des médicaments et des dispositifs médicaux (AEMP), une dose unique de cellules stromales mésenchymateuses dérivées de la gelée de Wharton (WJ-MSC) a été administrée par voie intrabronchique à l’aide de la méthode CIBA.
La procédure a été bien tolérée et le patient a été extubé avec succès dans les 72 heures. Cependant, quelques semaines plus tard, son état s’est de nouveau détérioré et le soutien de l’ECMO a été retiré après 127 jours, en accord avec sa famille.
« CIBA n’a pas guéri la maladie sous-jacente », explique le professeur Soria, « mais il a démontré, pour la première fois, que les thérapies cellulaires peuvent être livrées en toute sécurité chez les patients atteints d’ECMO. C’est une percée. Nous avons maintenant une nouvelle porte thérapeutique à ouvrir. »
Comment ça marche?
Les cellules stromales mésenchymateuses (CSM), qui peuvent provenir du norme ombilicale, de la moelle osseuse, du tissu adipeux ou de la pulpe dentaire, ne sont pas encore spécialisées et peuvent migrer vers des tissus endommagés, moduler l’inflammation et favoriser la régénération. Une fois dans les poumons, ces cellules interagissent avec les cellules immunitaires comme les macrophages alvéolaires, libérant des signaux anti-inflammatoires qui aident à prévenir les dommages aux tissus et à soutenir la guérison.
Cette nouvelle voie d’administration évite la circulation systémique et cible directement les poumons, maximisant l’effet thérapeutique et minimisant le risque. L’équipe note que des doses plus élevées ou des administrations répétées pourraient être explorées dans les futurs essais.
Une collaboration nationale engagée à ouvrir la science
Cette étude de preuve de concept fait partie du projet clinique de décodage. Il impliquait 28 cliniciens de quatre institutions nationales: l’hôpital 12 de Octtubre (Madrid), Banc de Sang I Teixits (Catalogne), l’Institut de bio-ingénierie à l’UMH (Elche) et l’Institut de santé et de recherche biomédicale d’Alicante (Isabial).
« Les thérapies avancées sont déjà assez chères », déclare le professeur Soria. « Nous avons choisi de ne pas breveter cette technique car il devrait atteindre les patients sans ajouter plus de coûts. Nous sommes déterminés aux sciences publiques avec un impact clinique direct. »