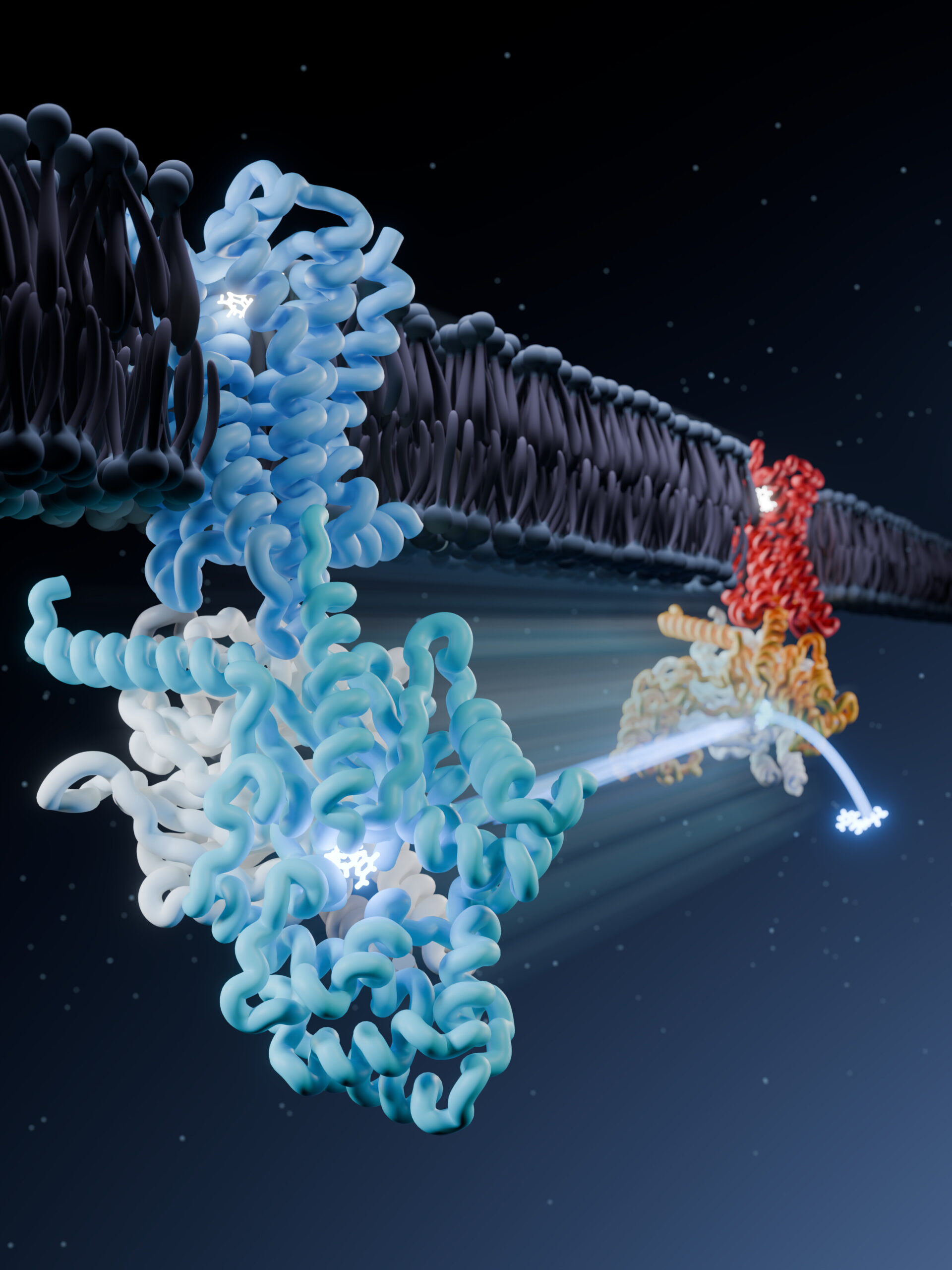
Les scientifiques savent depuis des décennies que les opioïdes soulagent la douleur en se liant à des commutateurs moléculaires du cerveau appelés récepteurs mu-opioïdes. Ce qu’ils ne savaient pas – jusqu’à présent – c’était exactement ce qui se passerait ensuite.
Une équipe dirigée par des biologistes du Collège des lettres, des arts et des sciences de l’USC Dornsife, en collaboration avec la Keck School of Medicine de l’USC, a capturé ces récepteurs en pleine action, créant ainsi l’équivalent moléculaire d’un film au ralenti.
Leur découverte, publiée dans Naturepourrait aider les scientifiques à concevoir des analgésiques moins addictifs et à développer des antidotes de surdose à action plus longue, comme la naloxone, mieux connue sous son nom de marque Narcan.
« C’est un peu comme regarder un moteur tourner au ralenti », a déclaré l’auteur correspondant de l’étude Cornelius Gati, professeur adjoint de sciences biologiques, de chimie et de biologie quantitative et computationnelle à l’USC Dornsife.
« Nous pouvons enfin voir quelles pièces bougent lorsqu’un médicament opioïde se lie au récepteur et comment Narcan bloque littéralement le mécanisme avant que le processus ne puisse démarrer. »
Un film moléculaire opioïde en mouvement
Pour capturer ces événements moléculaires éphémères, l’équipe de Gati a utilisé la microscopie cryoélectronique (cryo-EM), une technique qui gèle instantanément les molécules, puis les image à une résolution proche de l’atome. La méthode a permis aux chercheurs de voir comment le récepteur et sa molécule partenaire, une « protéine G » qui transmet des signaux à l’intérieur de la cellule, changent de forme lorsqu’un opioïde se lie et active le récepteur.
L’équipe a mené ses expériences en utilisant l’installation cryo-EM interne de l’USC située au USC Michelson Center for Convergent Bioscience.
« Avant cela, les scientifiques ne disposaient que de deux images fixes de ce récepteur, une éteinte et une allumée », a déclaré Saif Khan, premier auteur de l’étude et titulaire d’un doctorat. étudiant dans le laboratoire de Gati.
« Maintenant, nous pouvons voir tout ce qui se passe entre les deux. C’est comme passer de deux instantanés à un flipbook qui révèle enfin l’intégralité du mouvement. »
Dans un ensemble de huit modèles 3D uniques et de 16 images cryo-EM 3D, l’équipe a capturé six états différents du récepteur, chacun représentant une étape distincte dans la façon dont les médicaments opioïdes et leurs antidotes affectent la fonction de leur récepteur.
Comment les opioïdes s’activent – et Narcan s’éteint – le signal
Le récepteur mu-opioïde fait partie d’une grande famille de protéines appelées récepteurs couplés aux protéines G (GPCR), qui aident à réguler tout, de la douleur à l’humeur, en passant par la fréquence cardiaque et le métabolisme. Lorsqu’un médicament opioïde se lie au récepteur, il déclenche la libération d’une petite molécule appelée GDP à partir de sa protéine G, déclenchant une cascade de signaux qui activent les voies de soulagement de la douleur du corps.
Mais lorsque ce signal va trop loin, il peut ralentir la respiration et produire de l’euphorie, des effets qui sont à l’origine à la fois d’une surdose et d’une dépendance.
Les chercheurs ont découvert que différents médicaments influencent ce processus de manière distincte. Le lopéramide, un opioïde puissant qui ne traverse pas la barrière hémato-encéphalique, transforme le récepteur en une forme structurelle qui libère rapidement le PIB, en appuyant essentiellement sur l’interrupteur « marche ». En revanche, Narcan verrouille le récepteur dans ce que l’équipe de Gati appelle un état « latent », comme si on appuyait sur un bouton de pause moléculaire avant que le PIB puisse être libéré.
« Les scientifiques pensaient que des médicaments comme Narcan empêchaient le récepteur de communiquer avec sa protéine G », a déclaré Khan. « Nous voyons maintenant que la conversation commence, mais elle ne se termine jamais parce que Narcan l’interrompt. »
La percée des récepteurs opioïdes ouvre la voie à de nouvelles voies de découverte de médicaments
Malgré une prise de conscience croissante de leurs dangereux effets secondaires, les opioïdes restent largement prescrits, avec environ 125 millions d’ordonnances exécutées aux États-Unis en 2023, selon les Centers for Disease Control and Prevention des États-Unis. Plus de 80 000 Américains sont morts d’overdoses d’opioïdes cette année-là.
Le Narcan est l’antidote standard utilisé par les premiers intervenants, mais avec les nouveaux opioïdes synthétiques comme le fentanyl – des centaines de fois plus puissants que la morphine – les patients ne réagissent pas toujours assez rapidement. Étant donné que les traitements actuels s’estompent plus rapidement que les opioïdes qu’ils neutralisent, les patients ont souvent besoin de plusieurs doses.
Connaître précisément comment Narcan interagit avec le récepteur pourrait guider les chimistes dans la conception d’antidotes plus durables ou à action plus rapide, tandis que comprendre la mécanique étape par étape du récepteur pourrait aider à affiner les analgésiques opioïdes afin qu’ils soulagent la douleur sans provoquer d’effets secondaires dangereux tels que des difficultés respiratoires.
« Si nous pouvons concevoir des médicaments qui n’activent qu’une partie de cette machinerie moléculaire », a déclaré Gati, « nous pourrons peut-être conserver les bons – le soulagement de la douleur – et perdre les mauvais, comme la dépendance et la dépression respiratoire. »
Gati a ajouté que les implications s’étendent bien au-delà des opioïdes. Le récepteur mu-opioïde appartient à l’une des plus grandes familles de cibles médicamenteuses dans le corps humain, et environ un tiers de tous les médicaments sur ordonnance, impliqués dans tout, de la régulation de l’humeur au métabolisme, agissent sur ces GPCR.
« Il s’agit d’un modèle permettant de comprendre le fonctionnement d’une classe entière de récepteurs », a-t-il déclaré. « Si nous pouvons cartographier ces mouvements moléculaires pour les opioïdes, nous pouvons appliquer les mêmes principes pour concevoir de meilleurs médicaments contre les maladies cardiaques, la dépression et le diabète. »
Les images produites par l’équipe de Gati comptent parmi les vues les plus détaillées jamais obtenues pour un complexe de récepteurs opioïdes. Chaque instantané a révélé des changements subtils dans la façon dont le récepteur saisit la protéine G, libère le PIB et ouvre la voie qui déclenche l’activation.
Les chercheurs ont également utilisé des simulations informatiques pour observer les molécules se déplacer en temps réel, confirmant ainsi que les transitions capturées sous forme figée correspondent au comportement naturel du récepteur.
« Les protéines sont comme de minuscules machines moléculaires », a déclaré Khan. « Et la meilleure façon de comprendre le fonctionnement d’une machine est de l’observer en mouvement. C’est ce que nous avons enfin pu faire : voir ce récepteur fonctionner à l’échelle nanométrique, en temps réel. »
Un nouveau chapitre dans l’histoire des opioïdes
Même si les résultats ne résoudront pas la crise des opioïdes du jour au lendemain, ils offrent quelque chose qui manque depuis longtemps dans le domaine : une feuille de route détaillée sur la façon dont les médicaments opioïdes et les antidotes agissent de l’intérieur vers l’extérieur.
« C’est une science fondamentale, mais c’est le genre de science fondamentale qui peut transformer la médecine », a déclaré Gati, qui occupe également un poste conjoint en pharmacologie et en sciences pharmaceutiques à l’École de pharmacie et des sciences pharmaceutiques de l’USC Alfred E. Mann.
« En comprenant ces récepteurs de manière aussi détaillée, nous pouvons enfin commencer à concevoir des médicaments aussi intelligents que les molécules qu’ils ciblent. »
Outre Gati et Khan, les auteurs de l’étude comprennent Aaliyah Tyson, Mohsen Ranjbar, Jaskaran Singh et Gye Won Han de l’USC Dornsife et Zixin Zhang de la Keck School of Medicine de l’USC.