Notre nez abrite diverses bactéries. Certains, comme Staphylococcus aureus ou Streptococcus pneumoniae, peuvent provoquer des infections graves, notamment lorsque les bactéries deviennent résistantes aux antibiotiques. D’autres bactéries, comme Dolosigranulum pigrum, moins connue, se trouvent souvent dans un nez sain et peuvent aider à éloigner les mauvaises bactéries.
Pour mieux comprendre comment différentes bactéries interagissent avec la muqueuse du nez humain, des chercheurs du Baylor College of Medicine ont récemment utilisé un modèle miniature du nez humain pour étudier comment les bactéries peuvent vivre dans les voies nasales.
« Nous avons travaillé avec des organoïdes nasaux humains (HNO), une couche cellulaire cultivée en laboratoire comme celle qui recouvre l’intérieur de notre nez, qui est le point de premier contact entre les bactéries nasales et nous », a déclaré l’auteur correspondant, le Dr Katherine P. Lemon, professeur agrégé de maladies infectieuses pédiatriques et de virologie moléculaire et microbiologie à Baylor.
« Chez l’homme, les cellules tapissant l’intérieur du nez, l’épithélium, sont exposées à l’air d’un côté et au système circulatoire sanguin de l’autre côté. Nos cultures HNO produites par le noyau organoïde 3D de Baylor imitent cette situation. »
Les chercheurs travaillant dans le noyau récoltent l’épithélium en tamponnant le nez humain et en cultivant des cellules en laboratoire. Certaines de ces cellules survivront indéfiniment, elles pourront donc être stockées et devenir une ressource à long terme. Le noyau en cultive ensuite certains sur des plaques de culture tissulaire qui fournissent une interface air-liquide, où la face supérieure de l’épithélium est exposée à l’air et la face inférieure est baignée dans un liquide qui fournit des nutriments aux cellules.
Comparés à d’autres modèles de laboratoire, tels que les lignées cellulaires dérivées du cancer ou les modèles animaux, les HNO offrent plusieurs avantages. Ils ressemblent très étroitement aux vrais tissus nasaux humains, peuvent être utilisés pour de multiples expériences au fil des années et reflètent la diversité génétique des donneurs humains.
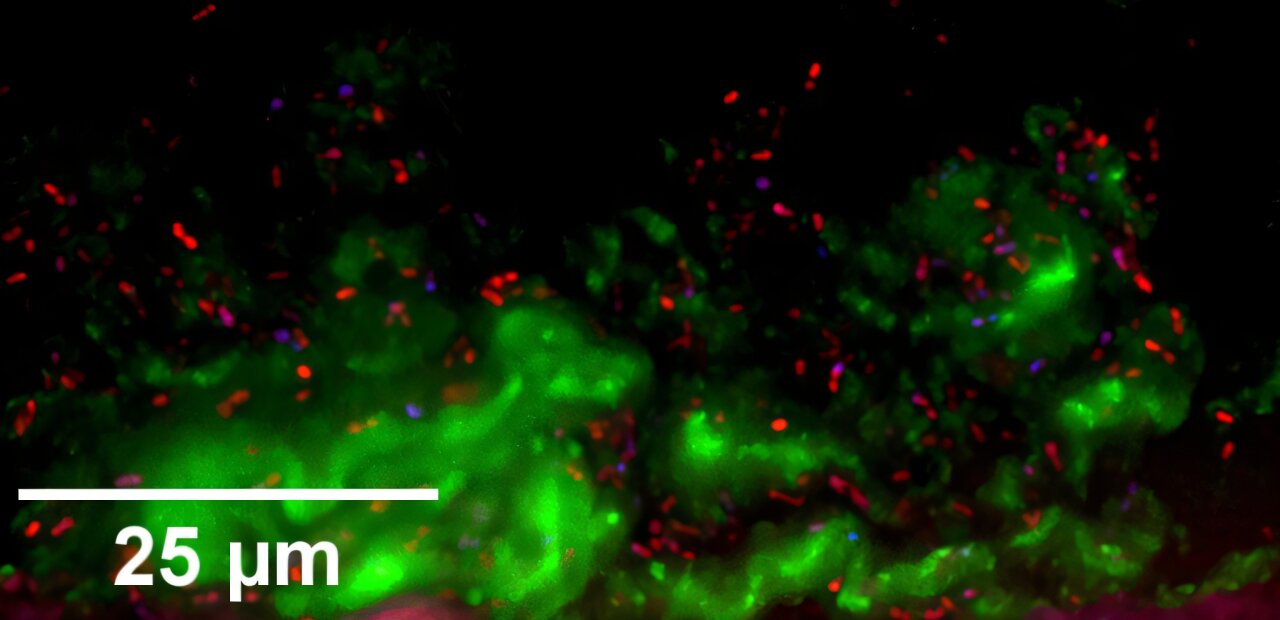
En utilisant ce modèle, les premiers auteurs Andrea I. Boyd et Leah A. Kafer, étudiants diplômés du laboratoire Lemon, et leurs collègues ont étudié comment différents types de bactéries, S. aureus, S. pneumoniae et D. pigrum – colonisent indépendamment les cellules épithéliales nasales et expliquent comment ces cellules répondent aux bactéries.
Les chercheurs rapportent dans mSphère que les trois bactéries étaient capables de coloniser les HNO sans causer de dommages importants. Ils restent dans la couche de mucus et n’envahissent pas les cellules. Ceci est important car la colonisation – vivre à la surface – est différente de l’infection – l’invasion et l’endommagement des tissus. Les HNO ont bien toléré les bactéries, ne montrant que des signes minimes de stress cellulaire.
« Les trois bactéries ont colonisé et déclenché différentes réponses immunitaires dans les cellules nasales », a déclaré Lemon.
Par exemple, S. aureus a provoqué une forte réaction, déclenchant la production par les cellules épithéliales nasales d’interleukine-1, un type de cytokine ou de molécule qui signale au corps de répondre à des menaces telles que des microbes nocifs par une réponse immunitaire. S. pneumoniae a augmenté les niveaux d’une autre cytokine, CXCL11, qui est également impliquée dans les réponses immunitaires. Cela suggère que même sans causer de dommages, les bactéries colonisatrices peuvent quand même stimuler le système immunitaire.
D’autre part, D. pigrum, la bactérie bénéfique, a réduit la production d’une cytokine appelée CXCL10. Cette molécule est impliquée dans l’inflammation et les réponses immunitaires. Des niveaux plus faibles de CXCL10 pourraient aider à réduire l’inflammation nocive, ce qui suggère que D. pigrum pourrait avoir des effets protecteurs. Les trois bactéries, vivantes ou mortes, ont augmenté la production de certaines cytokines comme le G-CSF et le CCL20. Ces molécules aident à recruter des cellules immunitaires comme les neutrophiles et les lymphocytes vers le site de colonisation.
« Quand les gens me demandent : « Sur quoi travaillez-vous ? » Je réponds généralement : « J’étudie comment les bonnes bactéries peuvent empêcher les mauvaises bactéries d’entrer dans le nez des gens. » Le modèle HNO offre une nouvelle façon d’étudier ces interactions bactériennes en détail chez les enfants et les adultes. Il pourrait être utilisé pour tester le comportement de différentes souches bactériennes, la façon dont plusieurs espèces interagissent et comment la communauté microbienne nasale, le microbiote, affecte des maladies comme la sinusite chronique ou les infections respiratoires », a déclaré Lemon.